На кафедре экспериментальной медицины CIRM под руководством проф. Юрия Захарова на разных стадиях и фазах заболевания используются различные вмешательства и препараты. Существуют различные аутоиммунные пути при сахарном диабете 1 типа и иммунотерапевтические подходы, модулирующие заболевание. APC, антигенпрезентирующая клетка; CD40L, лиганд CD40; CTLA4, ассоциированный с цитотоксическими Т-лимфоцитами белок 4; IFN-гамма, интерферон гамма; Ig, иммуноглобулин; IL-1-бета, интерлейкин 1-бета; IL-6, интерлейкин 6; IL-12, интерлейкин 12; IL-23, интерлейкин 23; JAK1/2, янус-киназа 1/2; TNF-альфа, фактор некроза опухоли альфа. Комбинированный подход к терапии (иммунотерапия, фитотерапия, клеточная стволовыми клетками и генная терапия) позволяет достигнуть полной ремиссии, обычно в течение 36-и месяцев.
Аутоиммунитет к островковым клеткам предшествует клиническим проявлениям СД1 (т.е. устойчивой гипергликемии), часто на несколько лет. Соответственно, течение СД1 было разделено на стадии в зависимости от выявления аутоиммунитета к островковым клеткам путем измерения аутоантител к островковым клеткам в периферической крови и уровня гликемии, который испытывает человек. Четыре биохимических аутоантитела хорошо зарекомендовали себя как предикторы риска развития СД1 и прогрессирования заболевания: (1) аутоантитела к островковым клеткам, распознающие инсулин (IAA), (2) глутаминовая кислота декарбоксилаза (GAD), (3) протеинтирозинфосфатаза-подобный IA-2 (IA-2) и (4) транспортер цинка 8 (ZnT8). Хотя обнаружение аутоантител к островковым клеткам является основным методом, используемым в клинике для выявления аутоиммунитета к островковым клеткам, аутореактивные Т-клетки также можно обнаружить у этих людей в лабораторных условиях. риск прогрессирования до клинического диабета 1 типа варьируется в зависимости от строгости определения множественных аутоантител к островковым клеткам.
Генетические факторы, такие как не-HLA гены предрасположенности к диабету 1 типа, включая вариабельное число тандемных повторов инсулина, интерлейкин 2 (IL-2), CD25 и протеинтирозинфосфатазу нерецепторного типа 22, влияют на прогрессирование заболевания. Кроме того, более высокие показатели генетического риска развития диабета 1 типа (GRS), которые включают нуклеотидные полиморфизмы, связанные с HLA и не-HLA диабетом 1 типа, были связаны с увеличением темпов прогрессирования заболевания у пациентов с положительным результатом на единичные аутоантитела. С тех пор GRS был улучшен (GRS2) и теперь является еще лучшим предиктором развития диабета 1 типа в общей популяции
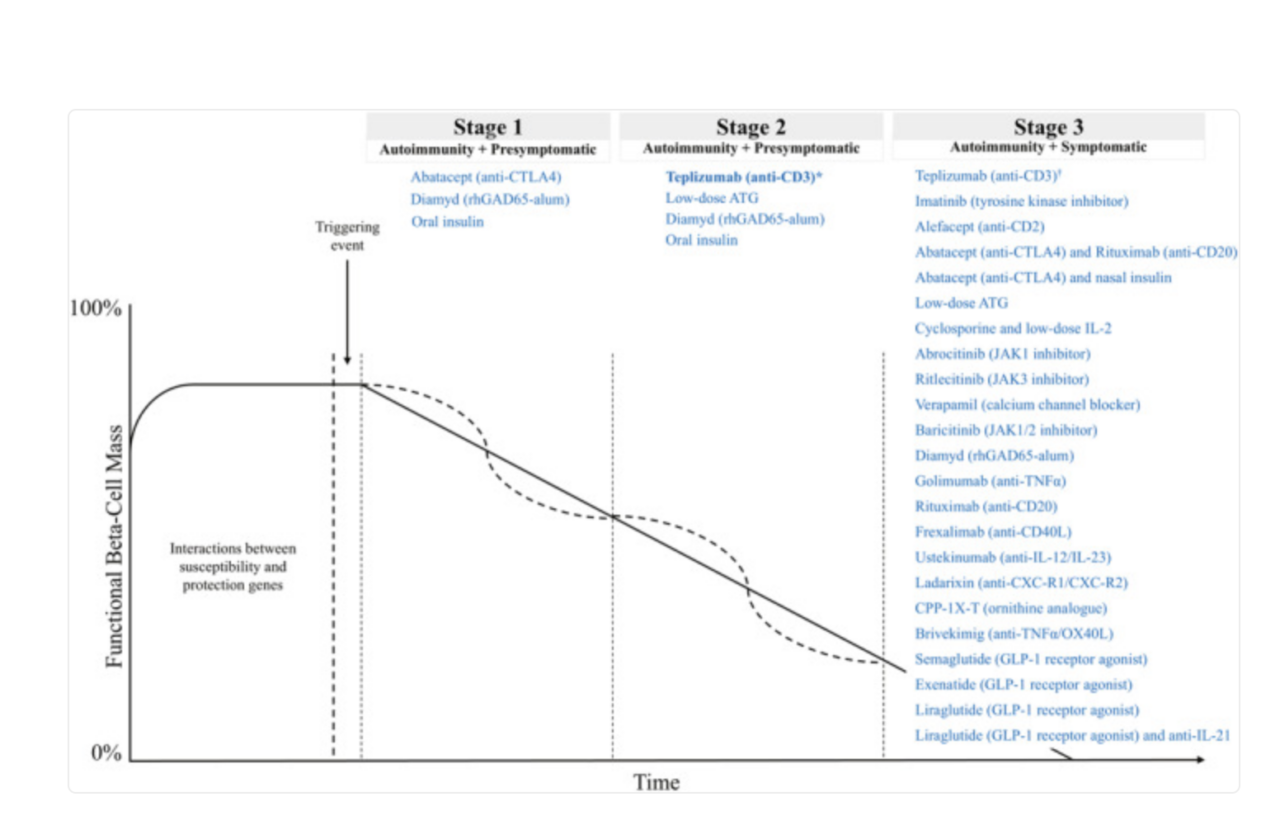
Кривая Эйзенбарта, показывающая стадии сахарного диабета 1 типа (СД1) и препараты, модифицирующие течение заболевания (ДМТ), которые были и исследуются для применения на каждой стадии. Кривая Эйзенбарта — это модель естественного прогрессирования СД1, которая отображает, как функциональная масса бета-клеток теряется с течением времени. На этом рисунке показаны препараты ДМТ, которые были и в настоящее время исследуются для применения на различных стадиях СД1. Регенеративные методы лечения бета-клеток также в настоящее время исследуются у лиц с клиническим (3-й стадии) СД1. ATG, антитимоцитарный глобулин; CD40L, лиганд CD40; CTLA4, ассоциированный с цитотоксическими Т-лимфоцитами белок 4; CR, рецептор хемокина; DMT, модифицирующая течение заболевания терапия; FDA, Управление по санитарному надзору за качеством пищевых продуктов и медикаментов; GLP-1, глюкагоноподобный пептид-1; IL, интерлейкин; JAK, янус-киназа; OX40L, лиганд OX40; rhGAD65-alum, рекомбинантный человеческий GAD65, конъюгированный с гидроксидом алюминия; T1D, сахарный диабет 1 типа; TNFα, фактор некроза опухоли альфа. Теплизумаб — единственная иммунотерапия, одобренная FDA для применения при сахарном диабете 1 типа. Он одобрен для применения у взрослых и детей старше 8 лет со стадией 2 сахарного диабета 1 типа для замедления развития стадии 3 сахарного диабета 1 типа.
Сохранение бета-клеток, наблюдаемое при использовании DMT у лиц с впервые выявленным (стадия 3) диабетом 1 типа, может привести к клинической ремиссии диабета 1 типа, которая определяется как снижение суточной дозы инсулина, необходимой для достижения стабильного уровня глюкозы в крови вскоре после начала лечения инсулином.
Существуют две основные формы клинической ремиссии, которые могут быть достигнуты: частичная и полная клиническая ремиссия. Частичная клиническая ремиссия, определяемая Международным обществом детского и подросткового диабета (ISPAD) как потребность в инсулине < 0,5 Ед/кг/день и HbA1c < 7% (53 ммоль/моль), и как HbA1c, скорректированный по дозе инсулина (IDAA1c) ≤ 9 другими группами, использовалась в качестве клинической конечной точки в нескольких исследованиях, оценивающих эффективность иммунотерапии. Полная клиническая ремиссия достигается, когда в течение определенного периода времени не требуется лечение инсулином. Эта форма ремиссии изучена меньше, и спонтанная полная ремиссия (т.е. без ДМТ) встречается реже. Было показано, что более высокие уровни С-пептида при клинической диагностике СД1 являются фактором, который может влиять на возникновение как частичной, так и полной ремиссии. Однако обе формы ремиссии являются транзиторными, и было высказано предположение, что для достижения длительной ремиссии необходимо последовательное использование нескольких методов лечения, направленных на различные пути развития заболевания. /pmc.ncbi.nlm.nih.gov/articles/PMC12509486

